A dor ciática é uma sensação de dor, formigamento ou dormência que se origina da irritação ou compressão do nervo ciático. Este é o nervo mais longo e espesso do corpo. Ele se forma a partir de várias raízes nervosas que saem da medula espinhal na região lombar (coluna baixa), atravessa os glúteos e desce pela parte posterior da coxa. Na altura do joelho, ele se ramifica, estendendo-se até o tornozelo e o pé.
O termo “ciática” descreve um conjunto de sintomas, e não uma doença em si. A causa mais comum é a compressão de uma das raízes nervosas que formam o ciático, frequentemente devido a:
- Hérnia de disco: quando o conteúdo gelatinoso de um disco intervertebral “vaza” e pressiona o nervo.
- Estenose lombar: um estreitamento do canal vertebral por onde passam os nervos.
- Espondilolistese: quando uma vértebra “escorrega” sobre a outra.
- Síndrome do piriforme: quando um músculo profundo do glúteo comprime o nervo.
- Doença degenerativa do disco: desgaste natural dos discos com o avançar da idade.
É importante entender que nem toda dor que irradia da coluna para a perna é, de fato, ciática. Por vezes, dores musculares ou articulares podem simular esses sintomas. O diagnóstico médico preciso é essencial. Os termos radiculopatia lombar (doença da raiz do nervo) ou dor radicular são frequentemente usados pelos médicos para descrever a ciática de forma mais técnica.
Mas você sabe o que é esse nervo ciático?
- 01.É o maior nervo do corpo. Ele tem a espessura aproximada de um dedo mindinho e é formado pela união de várias raízes nervosas que saem da coluna lombar e sacral.
- 02.Ele é um nervo misto. Isso significa que ele tem duas funções vitais: comandar os movimentos dos músculos da perna e do pé (função motora) e transmitir as sensações de tato, dor e temperatura dessa região para o cérebro (função sensitiva).
- 03.Seu trajeto é extenso. Ele sai da pelve pelos glúteos, desce pela parte de trás da coxa e, perto do joelho, se divide em dois ramos principais (tibial e fibular) que seguem para a perna e o pé.
- 04.Uma lesão ou compressão em qualquer ponto deste trajeto pode desencadear os sintomas característicos da dor ciática ao longo de toda a sua extensão ou em partes dela.
📍 Mapa Interativo do Nervo Ciático
Clique nos pontos para entender onde a dor pode se originar.
Clique em um ponto acima para ver explicações. O nervo ciático é uma via de mão dupla: leva comandos do cérebro para os músculos e traz sensações do corpo para o cérebro. Quando comprimido, essa comunicação é perturbada.
Como é a dor ciática?
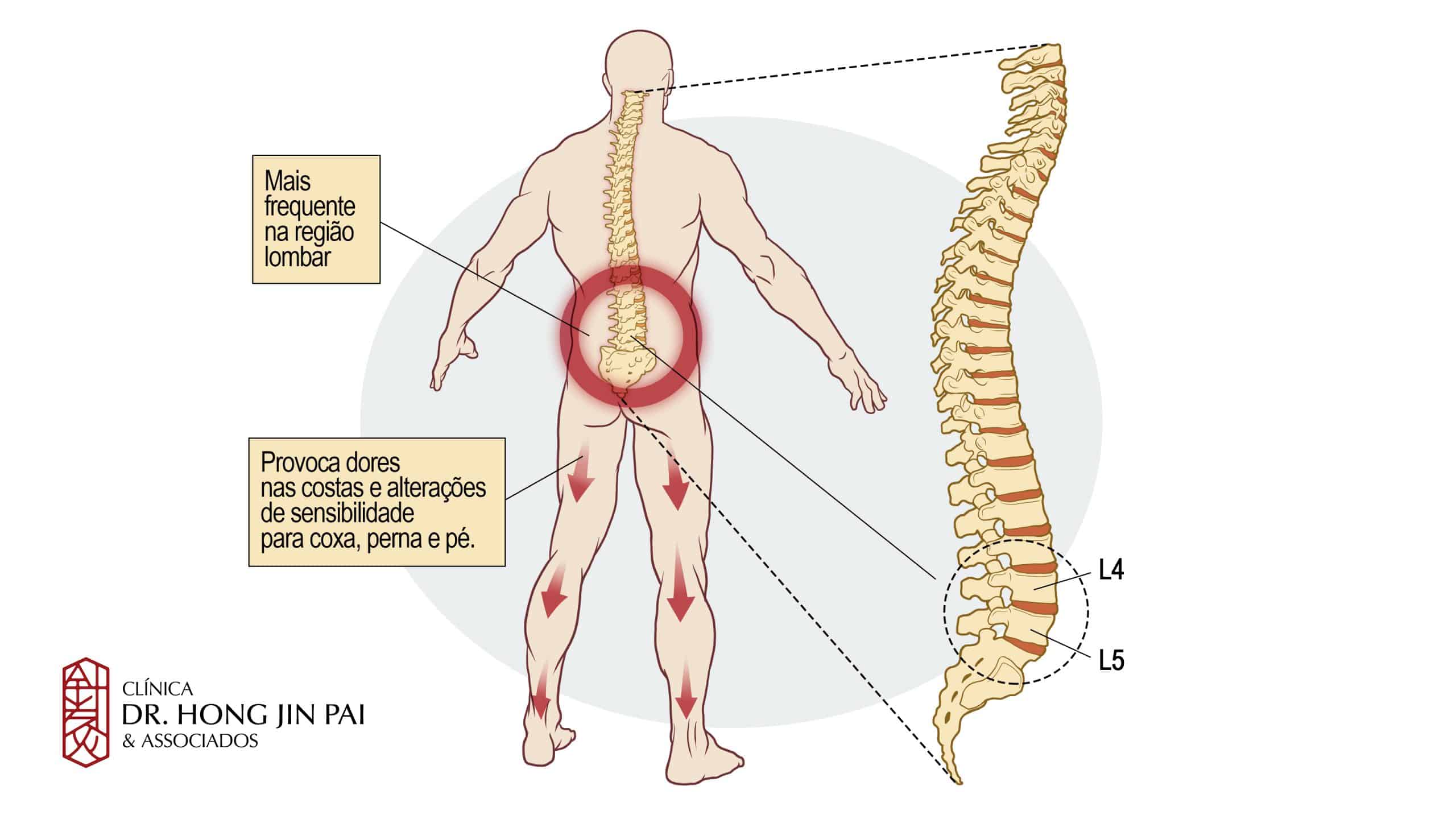
Dor que irradia
A dor clássica começa na região lombar ou no glúteo e “desce” por uma das pernas, seguindo o trajeto do nervo (face posterior da coxa, lateral ou posterior da perna). É raro afetar ambas as pernas simultaneamente.
Variedade de sensações
Não é apenas dor. Pode ser uma queimação intensa, fisgadas agudas, formigamento persistente (como “alfinetadas”) ou uma sensação de dormência (perda de sensibilidade).
Dor incapacitante
A dor costuma ser forte e pode não responder bem a analgésicos comuns de farmácia. Pode dificultar atividades simples como ficar sentado, dirigir ou levantar de uma cadeira.
Piora com posições específicas
Movimentos que pressionam o nervo pioram a dor, como dobrar a coluna para frente, tossir ou espirrar. Ficar muito tempo sentado ou em pé parado também pode agravar. Caminhar ou deitar de lado com as pernas flexionadas pode aliviar.
Melhora com movimento leve
Ao contrário de algumas dores musculares, a ciática pode melhorar com caminhada leve e alongamentos suaves, que ajudam a liberar a pressão sobre o nervo.
Alterações neurológicas
Em casos mais sérios, pode haver fraqueza muscular (dificuldade para levantar o pé ou ficar na ponta dos pés) e perda de reflexos no joelho ou tornozelo. Estes são sinais importantes que o médico irá investigar.
Sinais de Alarme (URGENTE)
Procure um hospital imediatamente se tiver: perda súbita de força nas pernas, dormência na região das virilhas e genitais, dificuldade para urinar ou perda do controle da bexiga/intestino. Estes são sinais da Síndrome da Cauda Equina, uma emergência médica.
Importante: A presença de formigamento ou dormência leve, sem fraqueza muscular, é comum e geralmente não representa risco imediato. No entanto, qualquer sintoma novo ou que piore progressivamente deve ser avaliado por um médico.
Anatomia da coluna vertebral
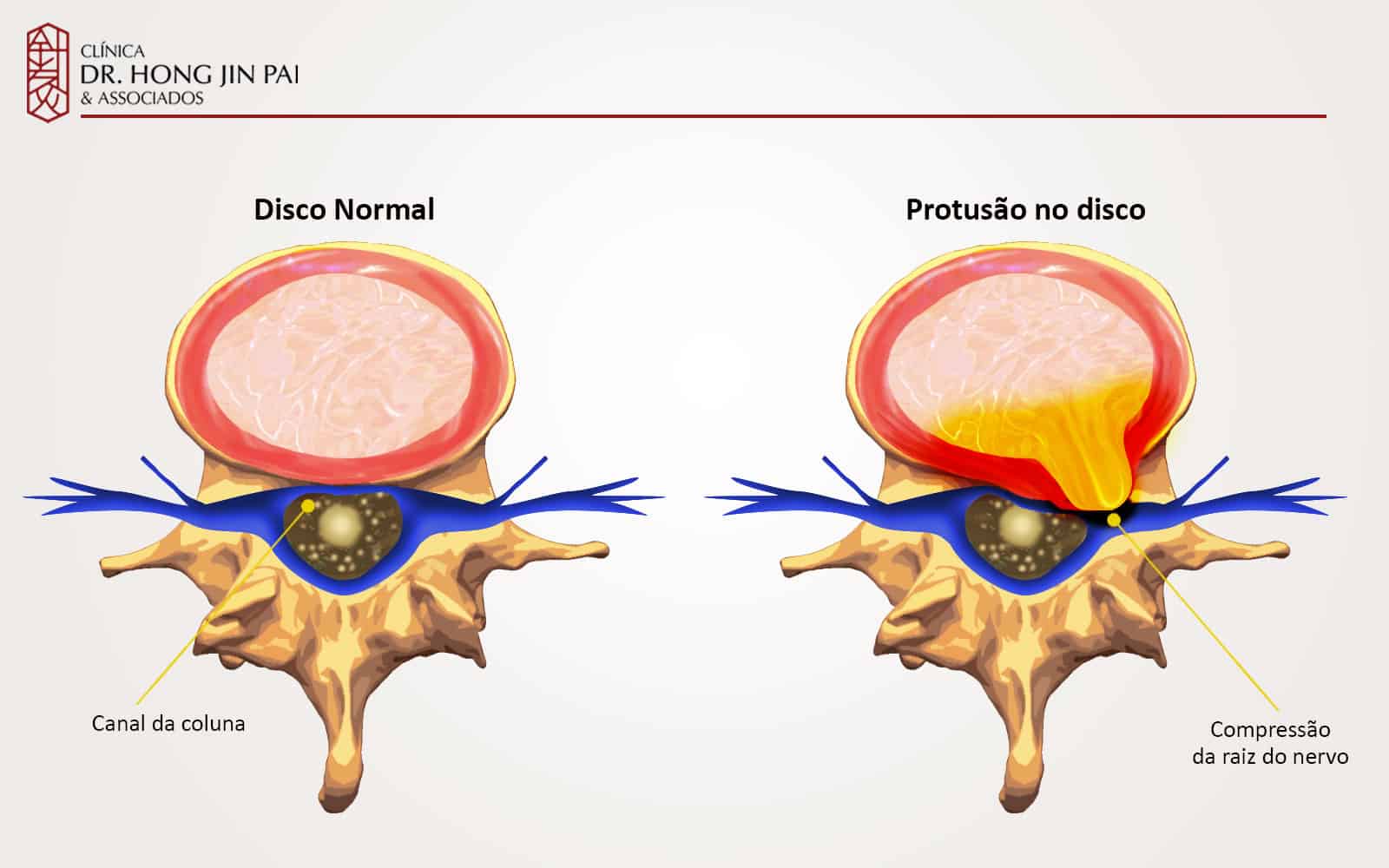
Para entender a dor ciática, é útil conhecer as estruturas envolvidas. A coluna lombar é uma pilha de ossos (vértebras) separados por “amortecedores” chamados discos intervertebrais. Esses discos têm um núcleo gelatinoso (núcleo pulposo) envolto por um anel fibroso resistente.
Entre cada vértebra, saem aos pares as raízes nervosas. Na região lombar, as raízes L4, L5 e S1 se unem para formar o nervo ciático. Elas passam por túneis ósseos chamados forames neurais.
A radiculopatia lombar (termo médico para ciática) ocorre quando uma dessas raízes é comprimida ou inflamada antes de se tornar parte do nervo ciático. Isso pode acontecer por:
- Hérnia de disco: O núcleo do disco rompe o anel fibroso e pressiona a raiz nervosa.
- Estenose foraminal: O “túnel” (forame) por onde o nervo passa se estreita, geralmente por artrose ou crescimento ósseo (bico de papagaio).
Quando a compressão acontece, ocorre não apenas uma pressão mecânica, mas também uma reação inflamatória química que irrita ainda mais o nervo, causando dor, formigamento e possivelmente fraqueza na área que esse nervo específico controla e sente.
🔄 Comparação: Disco Saudável vs. Hérnia de Disco
Entenda a principal causa da dor ciática.
Disco Intervertebral Saudável
- Anel Fibroso íntegro.
- Núcleo Pulposo no lugar.
- Age como um amortecedor eficaz.
- Não há pressão sobre o nervo.
Hérnia de Disco Compressiva
- Anel Fibroso rompido ou fissurado.
- Núcleo extravasado (hérnia).
- Pressão direta na raiz nervosa.
- Irritação química (inflamação).
- Resultado: Dor ciática.
Nota: Nem toda hérnia de disco causa sintomas. Muitas pessoas têm hérnias assintomáticas descobertas em exames de imagem. A dor surge quando a hérnia toca ou inflama uma raiz nervosa sensível.

1 – Abaulamento ou Hérnia de Disco Lombar
A causa mais frequente. O disco intervertebral perde sua integridade. No abaulamento, o disco se deforma e empurra o espaço do nervo. Na hérnia, o material gelatinoso interno vaza e comprime diretamente a raiz nervosa. Este material contém substâncias que causam uma inflamação química local, agravando a irritação do nervo. A combinação de pressão física e inflamação causa dor intensa, formigamento e pode levar a fraqueza muscular específica (ex: dificuldade para andar na ponta dos pés indica possível comprometimento da raiz S1).
2- Estenose Lombar
É o estreitamento do canal vertebral (canal central por onde passa a medula) ou dos forames (túneis laterais por onde saem os nervos). É mais comum em pessoas acima de 60 anos, devido ao desgaste natural (artrose) e espessamento de ligamentos. A dor ciática por estenose tem uma característica: frequentemente piora ao ficar em pé ou caminhar distâncias curtas (claudicação neurogênica) e melhora ao sentar ou inclinar o tronco para frente, pois essas posições abrem temporariamente o espaço para o nervo.
3- Espondilolistese
Ocorre quando uma vértebra “escorrega” para frente sobre a vértebra abaixo. Este desalinhamento pode reduzir o espaço do canal vertebral ou do forame, pinçando a raiz nervosa. Pode ser decorrente de um defeito congênito, degeneração por idade, ou esforço repetitivo (como em atletas jovens). A dor costuma ser mecânica, piorando com atividades que estendem a coluna, como ficar em pé por longos períodos.
4- Síndrome do Piriforme
É uma causa fora da coluna. O nervo ciático passa muito próximo ou até através do músculo piriforme, localizado profundamente no glúteo. Espasmos, hipertrofia ou inflamação nesse músculo podem comprimir o nervo, mimando os sintomas de uma ciática por hérnia de disco. É mais comum em corredores e pessoas que ficam muito tempo sentadas. O diagnóstico é clínico (exame físico específico) e pode ser um desafio, pois não aparece em exames de imagem padrão da coluna.
5- Outras Causas Menos Comuns
- Trauma direto: Fraturas pélvicas ou na região do fêmur podem lesionar o nervo.
- Processos Infecciosos ou Inflamatórios: Infecções graves ou doenças como a síndrome de Guillain-Barré podem afetar o nervo.
- Tumores: Massas (benignas ou malignas) na coluna lombar, na pelve ou ao longo do trajeto do nervo podem comprimi-lo. São causas raras, mas que exigem investigação em casos atípicos ou com sintomas progressivos.
Precisa de um Diagnóstico Preciso para sua Dor?
Na Clínica Dr. Hong Jin Pai, em São Paulo, contamos com uma equipe médica especializada em dor, com formação pelo Hospital das Clínicas da FMUSP. Realizamos uma avaliação detalhada para identificar a verdadeira causa da sua ciática e descartar condições mais complexas.
📋 Fluxograma: Caminho para o Diagnóstico da Ciática
Veja os passos típicos que um médico especialista segue.
O médico pergunta sobre: local exato da dor, tipo de dor, há quanto tempo começou, atividades que pioram ou melhoram, histórico de lesões, e sintomas associados (fraqueza, formigamento, alterações intestinais/urinárias).
Avaliação de força muscular, reflexos (martelinho no joelho e tornozelo), sensibilidade ao toque e testes específicos que provocam o alongamento do nervo ciático (como o teste de elevação da perna estendida – Lasègue).
Ressonância Magnética: Exame de escolha para ver discos, nervos e tecidos moles. Raio-X: Mostra ossos e alinhamento. Tomografia: Detalha a anatomia óssea. Eletromiografia (EMG): Avalia a função elétrica dos nervos e músculos.
Com todas as informações, o médico identifica a causa raiz (ex: hérnia L4-L5) e propõe um plano que pode incluir desde medicação e terapia até procedimentos minimamente invasivos, sempre priorizando tratamentos não-cirúrgicos.
Este é um fluxo geral. O médico pode adaptar os passos conforme o caso de cada paciente.
Tipos de dor ciática
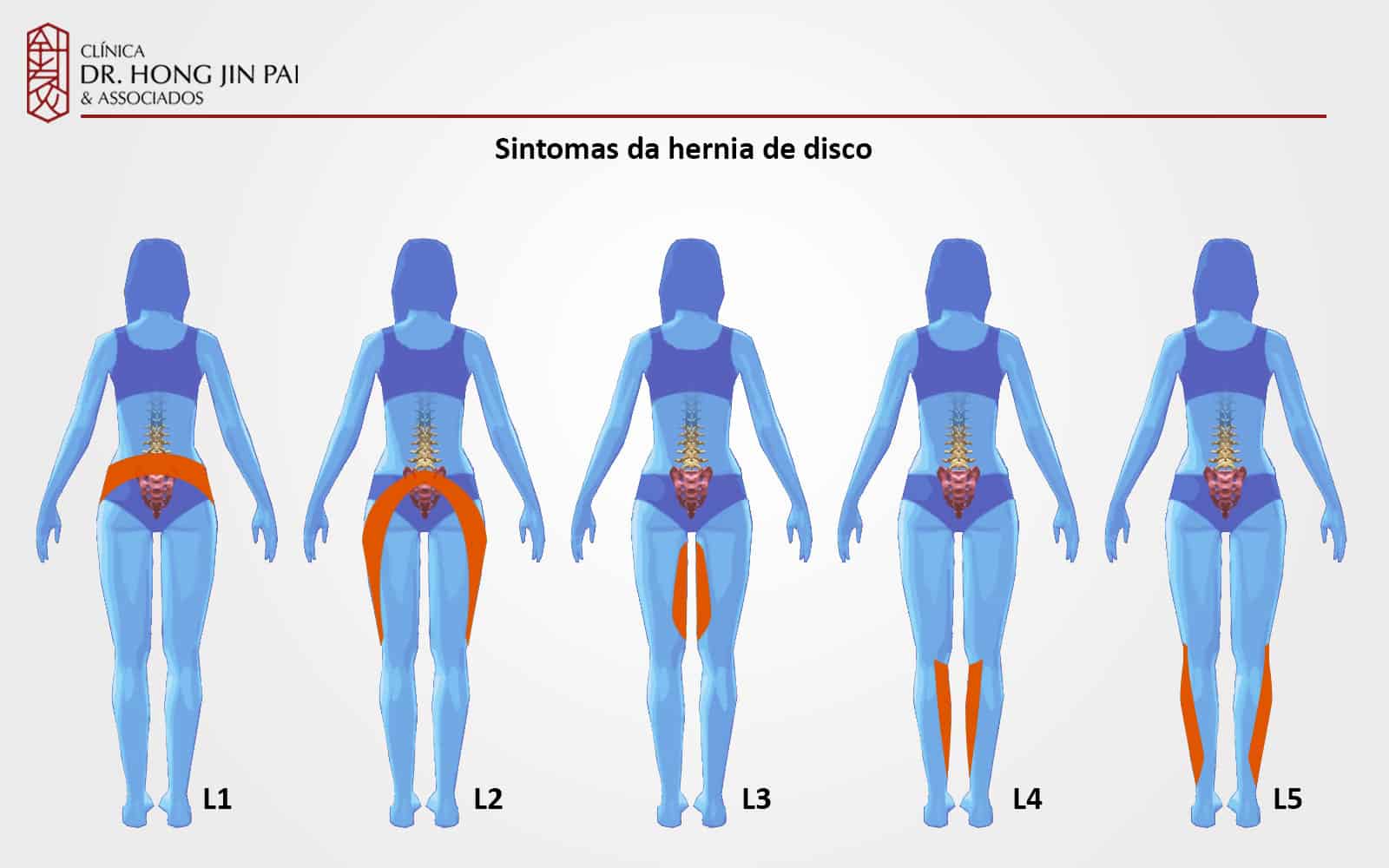
A ciática pode ser classificada pela sua duração, o que ajuda a guiar o tratamento:
Ciática Aguda:
- Duração: Surge subitamente e geralmente dura de alguns dias a até 6-8 semanas.
- Características: Dor intensa, muitas vezes após um movimento específico ou esforço.
- Prognóstico: Na maioria esmagadora dos casos (cerca de 90%), melhora significativamente com tratamentos conservadores como repouso relativo, medicação anti-inflamatória, compressas e exercícios leves.
Ciática Crônica:
- Duração: Persiste por mais de 3 meses ou apresenta recorrências frequentes.
- Características: A dor pode variar de intensidade, mas está sempre presente ou retorna facilmente. Pode estar associada a alterações mais permanentes, como estenose ou doença degenerativa significativa.
- Prognóstico: Requer uma abordagem mais abrangente e multidisciplinar, podendo envolver medicações neuromoduladoras, programas de reabilitação especializada, terapias intervencionistas para dor e, em uma minoria dos casos, avaliação cirúrgica.
Fatores de risco para dor ciática
Alguns fatores aumentam a probabilidade de desenvolver dor ciática. Conhecê-los é o primeiro passo para a prevenção.
Idade
Degeneração natural dos discos e articulações da coluna (artrose) torna as pessoas entre 30 e 50 anos mais suscetíveis.
Obesidade
O excesso de peso, especialmente na região abdominal, sobrecarrega a coluna lombar, aumentando o estresse nos discos e nervos.
Sedentarismo e Postura
Músculos fracos no abdômen e nas costas não sustentam a coluna adequadamente. Ficar sentado por horas, especialmente com má postura, aumenta a pressão nos discos lombares.
Atividade Ocupacional
Trabalhos que envolvem levantar pesos pesados, torções frequentes da coluna ou longas horas de direção podem contribuir para o desenvolvimento de problemas discais.

Tratamentos para Dor Ciática
O objetivo do tratamento é aliviar a dor, reduzir a inflamação e, sempre que possível, resolver a causa subjacente, restabelecendo a função. A grande maioria dos casos (mais de 90%) resolve-se sem necessidade de cirurgia.
Tratamentos Conservadores (Primeira Linha)
- Medicação:
- Anti-inflamatórios não esteroidais (AINEs): Para controlar dor e inflamação aguda.
- Analgésicos: Para controle da dor moderada.
- Relaxantes musculares: Podem ser úteis se houver espasmos significativos.
- Medicações para dor neuropática: Em casos crônicos, medicamentos como certos anticonvulsivantes ou antidepressivos em baixa dose podem modular a dor no próprio nervo.
- Repouso Relativo (não absoluto): Evitar atividades que piorem a dor por 1-2 dias, mas retomar o movimento suave o mais rápido possível. Ficar de cama por mais de dois dias geralmente não é recomendado e pode enfraquecer a musculatura.
- Terapia Física/Reabilitação Guiada: Após a fase aguda, um programa personalizado é fundamental para fortalecer a musculatura do CORE (abdômen e costas), melhorar a flexibilidade e corrigir padrões de movimento que possam estar contribuindo para o problema.
- Termoterapia e Crioterapia: Compressas quentes (para relaxar músculos) ou gelo (para reduzir inflamação aguda) podem oferecer alívio sintomático.
A cirurgia é geralmente considerada apenas quando:
- Há perda progressiva de força significativa na perna ou pé.
- Presença da Síndrome da Cauda Equina (emergência).
- Dor intolerável e incapacitante que não responde a pelo menos 6 a 12 semanas de tratamento conservador bem conduzido.
- Piora neurológica progressiva documentada.
Os procedimentos mais comuns são a microdiscectomia (remoção do fragmento da hérnia que comprime o nervo) e a laminectomia (para alargar o canal vertebral na estenose). São cirurgias com alto índice de sucesso para o alívio da dor radicular (na perna), mas, como qualquer procedimento, envolvem riscos. A decisão deve ser tomada em conjunto com um neurocirurgião ou ortopedista de coluna após discussão detalhada.
Devo fazer repouso absoluto para dor ciática?
Não. Evidências científicas atuais mostram que o repouso prolongado na cama não acelera a recuperação e pode, na verdade, retardá-la, levando a perda de força muscular, rigidez e potencial piora da dor.
A recomendação atual é de repouso relativo por um período muito curto (24-48 horas) durante a crise mais aguda, evitando apenas os movimentos que claramente disparam a dor. Após isso, a reintrodução gradual e gentil de atividades como caminhadas curtas e exercícios específicos prescritos por um profissional é a chave para a recuperação. Manter-se ativo dentro dos limites da dor ajuda a nutrir os discos, manter a circulação e prevenir a fraqueza muscular.
🤔 Questionário Rápido: Sua Dor Pode Ser Ciática?
Marque os sintomas que você está sentindo. (Apenas para orientação, não substitui consulta médica).
Prevenindo a dor ciática
Adotar hábitos saudáveis para a coluna é a melhor estratégia para prevenir crises de ciática:
- Fortaleça seu CORE: Músculos abdominais e lombares fortes funcionam como um colete natural, estabilizando a coluna. Pilates, yoga e exercícios de fortalecimento específicos são excelentes.
- Pratique Boa Ergonomia: No trabalho, use uma cadeira com suporte lombar, mantenha os pés apoiados e a tela do computador na altura dos olhos. Evite ficar sentado por mais de 50 minutos sem se levantar e alongar.
- Levante Peso Corretamente: Agache com as pernas, mantendo as costas retas, e use a força das pernas para levantar. Nunca dobre a cintura.
- Mantenha um Peso Saudável: O excesso de peso, principalmente na barriga, sobrecarrega a coluna lombar.
- Pare de Fumar: O fumo prejudica a circulação sanguínea, dificultando a nutrição dos discos intervertebrais e tornando-os mais suscetíveis a lesões.
- Alongue-se Regularmente: Alongamentos suaves para a musculatura posterior da coxa (isquiotibiais) e glúteos podem reduzir a tensão na região lombar.
Sinais de que você deve procurar um médico
Consulte um médico (clínico geral, ortopedista, neurocirurgião ou especialista em dor) se:
- A dor for intensa, súbita e não melhorar com repouso e analgésicos comuns em 2-3 dias.
- Os sintomas (dor, formigamento) piorarem progressivamente.
- A ciática for resultado de uma queda, acidente ou trauma significativo.
- Você tiver febre inexplicável junto com a dor nas costas.
- Já teve câncer e desenvolve nova dor nas costas.
- Perda de peso não intencional associada à dor.
- História de uso prolongado de corticosteroides.
- Sistema imunológico comprometido (ex: por HIV, transplante).
Encontre Solução para Sua Dor na Clínica Dr. Hong Jin Pai
Localizada na Al. Jaú, 687 – São Paulo, somos uma clínica premium especializada no tratamento não-cirúrgico da dor. Nossa equipe é composta por médicos com especialização em Dor pelo Grupo do Hospital das Clínicas da FMUSP.
Oferecemos um atendimento individualizado e uma gama completa de terapias avançadas em salas privativas, incluindo: Acupuntura Médica, Dry Needling, Ondas de Choque, Laser de Alta Intensidade, Infiltrações Guiadas (mesoterapia), Eletroestimulação, PENS, Botox Terapêutico para dor e programas de Reabilitação Motora e Pilates.
Agende Sua Avaliação pelo WhatsApp
Clínica Dr. Hong Jin Pai | Al. Jaú 687 – São Paulo – SP | Equipe Médica Especializada em Dor

AL. JAÚ 687 – JARDIM PAULISTA – SÃO PAULO – SP
Clínica de Dor, Fisiatria e Acupuntura Médica
Clínica médica especializada localizada na região dos Jardins, próximo à Av. Paulista, em São Paulo — SP.
Centro de Dor, com médicos especialistas pelo Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo.
Tratamento por Ondas de Choque, Infiltrações, Bloqueios anestésicos e Acupuntura Médica
Dor tem Tratamento – Centro de Dor e Acupuntura Médica em São Paulo – SP

Médicos Especialistas em Dor e Acupuntura do HC-FMUSP
Os especialistas em medicina da dor são médicos especialmente treinados e qualificados para oferecer avaliação integrada e especializada e gerenciamento da dor usando seu conhecimento único e conjunto de habilidades no contexto de uma equipe multidisciplinar.
O tratamento da dor visa reduzir a dor, abordando o impacto emocional da dor, ajudando os pacientes a se moverem melhor e aumentando o bem-estar por meio de uma variedade de tratamentos, incluindo medicamentos, fisioterapia, acupuntura, ondas de choque e procedimentos minimamente intervencionistas.
Se você está vivendo com uma dor persistente há mais de 3 meses, provavelmente está sentindo dor crônica.
Nossos médicos especialistas em controle da dor em São Paulo trabalham em estreita colaboração com outros especialistas como parte de uma equipe multidisciplinar para fornecer uma abordagem holística e um resultado ideal para a dor crônica, seja qual for a causa.
As técnicas usadas no controle da dor dependerão da natureza e gravidade da dor, mas nossos especialistas em dor têm experiência para ajudar com a dor.

-
01.Tratamento conservador de dor
Acupuntura Médica, Ondas de Choque, Fisioterapia, Infiltrações, Bloqueios Anestésicos, Toxina Botulínica. -
02.Excelência em um só lugar
A avaliação e tratamento da dor é a especialidade de nossos Médicos especialistas em Dor. -
03.Tratamento individualizado
Plano de tratamento com medicamentos, terapias minimamente invasivas e fisioterapia.
Atendemos todos os Planos de Saúde pelo Reembolso.
O reembolso ou livre escolha é uma opção de atendimento a usuários de planos de saúde que não está vinculada à rede de prestadores contratados ou cujo procedimento específico não está contratado.
Não atendemos diretamente por convênio. Nosso foco é um atendimento especializado no paciente. Assim, separamos pelo menos 60-90 minutos para consulta, exame e avaliação do paciente.
O processo na maioria das vezes é digital (pelo Smartphone, tablet ou computador) é simples. O valor reembolsado corresponde a uma tabela de valores da própria operadora e pode cobrir todo o procedimento ou parte dele. Lembrando que a parte não reembolsada pode ser abatida no imposto de renda pessoa física (IRPF).
Clínica Dr. Hong Jin Pai – Centro de Dor, Acupuntura Médica, Fisiatria e Reabilitação.
Al. Jaú 687 – São Paulo – SP
Atendimento de segunda a sábado.






9 Comentários
Deixe o seu comentário.
Com qual especialidade médica devo consultar para fazer um tratamento eficaz?!
excelentes explicações,mas para mim não sei mas o que fazer,pois já estou com essa dor do nervo ciático ,a quase 2 anos, tomo torsilax que alivia a dor por aproximadamente umas 6 horas,além disso,faço fisioterapia e pilátes mas o resultado esta demorando muito, o que tenho mais a fazer, me fale por favor.
sentia dores fortes por quase 3 meses, comecei a fazer quiropraxia com um excelente profissional e obtive uma melhora de 90%, mas por conta ordem de isolamento social estou sem fazer e as seções já a um mês e a dor começou a voltar. Espero poder volta logo a me tratar e quero fazer acupuntura junto com a quiro.
Indico muito a quiropraxia para dores ciáticas, me salvo
Eu tenho formigamento permanente na perna direita parte lateral e nos ultimos 3 dedos a uns 4/5 anos. Isto fez com que diminuisse o bumbum do lado direito e também o pênis.
Queria saber se existe tratamento para isso.
Carlos
Estou a alguns meses com dores que comecem nas nádegas e vai até o pé, já fui analisada por um clínico geral e um ortopedista recebi injeções de Voltaren e Neurobion, fiz 10 sessões de fisioterapia. Mas ainda as dores continuem. Tem dias é mais relaxado tem dias a dor é incomoda. Mas a dor pior é ao levantar da cama de manhã. O que você acha que devo fazer?